早期肺癌莫驚慌!標靶治療來助攻 復發率降8成
早期肺癌莫驚慌!標靶治療來助攻 復發率降8成
肺癌是臺灣發生率第一名的癌症,已經成為新國病。根據110年癌登資料統計,國內肺癌中近三成屬於早期肺癌。早期肺癌最好的治療方法是動手術將腫瘤切除,而第二期、第三A期的病人術後可以做基因檢測,有EGFR基因突變,再做標靶「維持治療」,復發率可以降八成以上,並且大大提高存活率。
癌症希望基金會
2024/03/21
瀏覽數 6,056

諮詢/臺北榮民總醫院胸腔外科 許瀚水主任
整理/癌症希望基金會
肺癌是臺灣發生率第一名的癌症,已經成為新國病。根據110年癌登資料統計,國內肺癌中近三成屬於早期肺癌。早期肺癌最好的治療方法是動手術將腫瘤切除,而第二期、第三A期的病人術後可以做基因檢測,有EGFR基因突變,再做標靶「維持治療」,復發率可以降八成以上,並且大大提高存活率。
臺北榮總胸腔外科主任許瀚水表示,早期肺癌的存活率相當高,第一期高達九成,第二期也有近六成。不過,很多病人罹癌時都會六神無主,不知道應該選擇手術或標靶藥物,還是免疫治療等,非常焦慮,更擔心會復發。肺癌應看腫瘤的類型、期別、形態等選擇最適合的治療策略。
▍第三A期以內都是早期 腫瘤越大復發率越高

肺癌可分為四期,第一期肺癌是腫瘤的大小在四公分以內、且無淋巴轉移;第二期是腫瘤在四至七公分,或是有局部淋巴結轉移;第三期可分為三A和三B,三A期是同側縱隔腔或淋巴結轉移,三B是腫瘤同側有肋膜積水,淋巴轉移至對側淋巴結或頸部旁的淋巴;第四期是腫瘤已轉移至腦、骨頭、肝臟等。

第一期到第三期A是早期肺癌。然而腫瘤越大復發機會越大,第一期肺癌復發率為10-30%,第二期復發率為40%。第三期的復發率高達70%,存活率僅剩下二成左右。
▍手術後化療追加標靶、免疫治療 抗復發
許瀚水說,早期肺癌最好的治療方法是手術,為了避免復發,過去術後會再做化療,但是很無奈的,降低復發率只有5%,療效不佳。不過,現在有維持性標靶藥物、免疫治療可加強輔助治療效果,大幅降低復發率,提高存活率。
▍基因突變吃3年標靶 3A復發率降88%
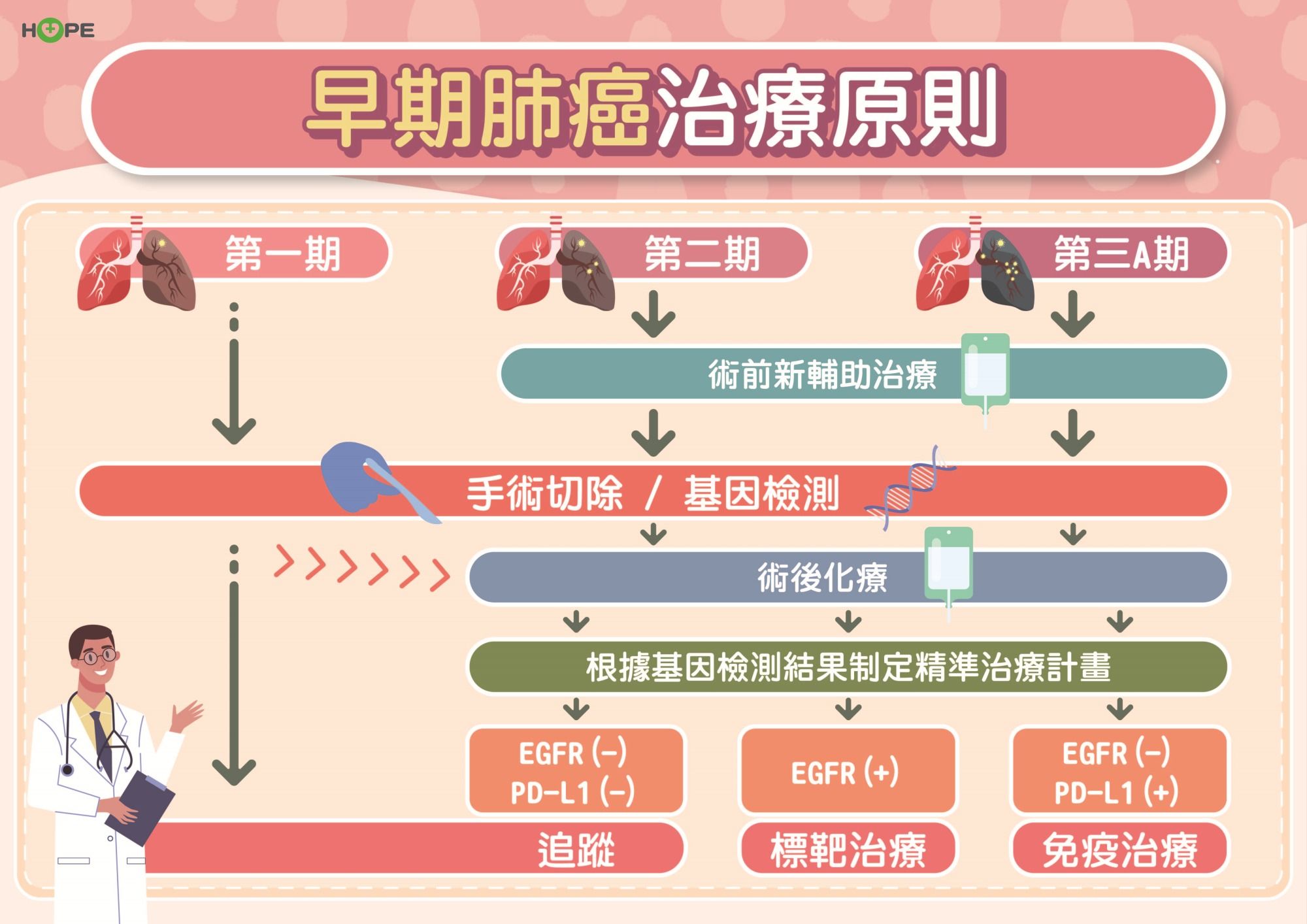
國內肺癌病人約七成以上的細胞型態是肺腺癌,其中五到六成有EGFR基因突變。建議第二期跟第三A期病人術後可做基因檢測,如果有EGFR基因突變,可使用抗EGFR標靶藥物做輔助化療後的維持性治療。而沒有基因突變的病人可再檢測PD-L1,針對表現量高者可做維持性免疫治療。

根據臨床研究發現,早期肺癌具有EGFR突變者在化療後服用第三代標靶藥物持續三年,第一期肺癌可降低50%的復發率、第二期降低83%的復發率、第三A期降低88%的復發率,成效非常好。相較於做一年的維持性免疫治療,第一期至第三A期可以降低34%的復發率。
▍術後多走路增加肺活量 半年又是一尾活龍
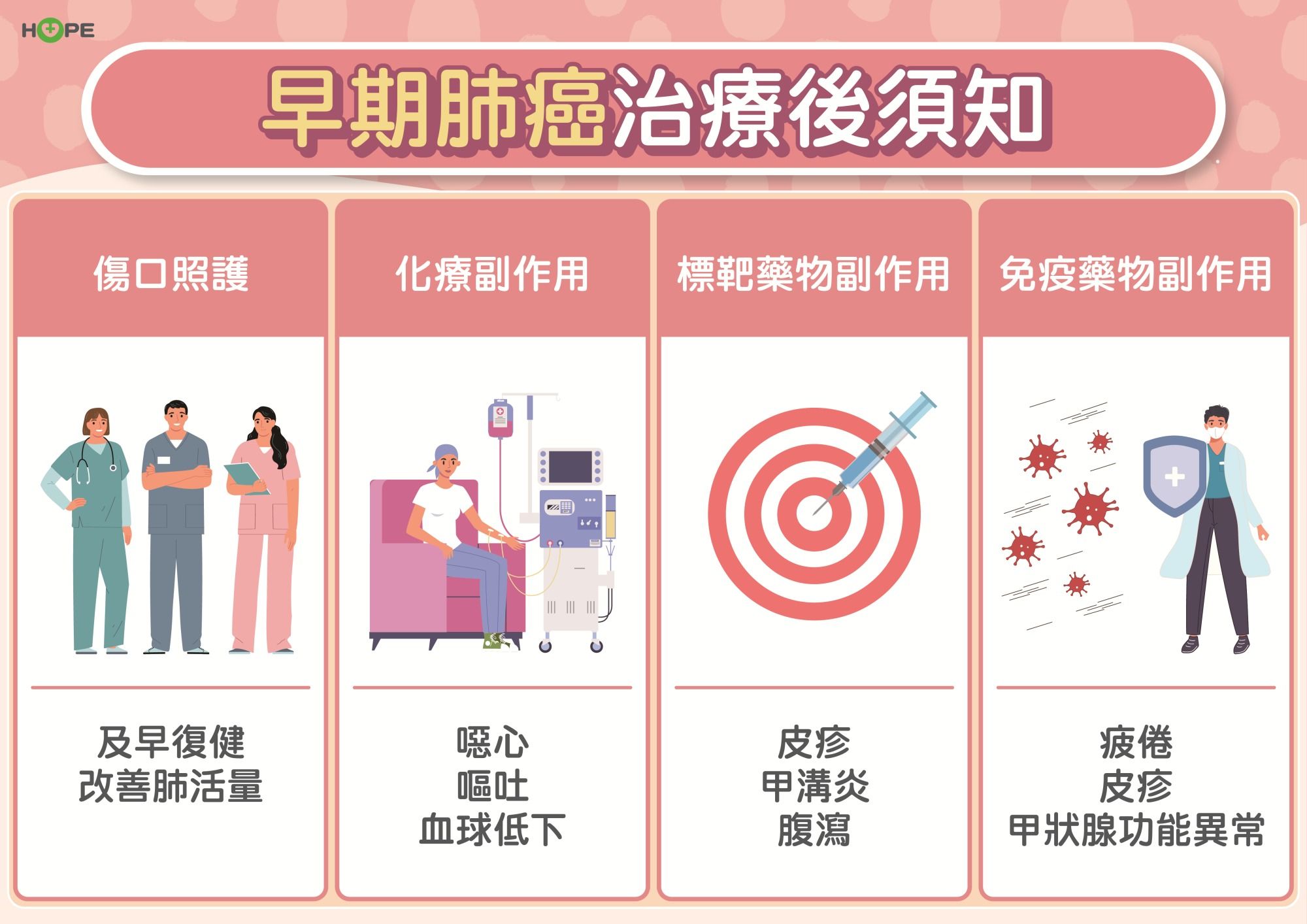
許瀚水提醒,早期肺癌病人手術切除局部肺葉後,肺功能會受到影響,術後最重要的是多運動,建議病人多走路。因為走路會深呼吸,可以訓練肺活量。他很多病人在術後多把走路當成運動,約半年到一年,肺活量就恢復到跟術前一樣。
▍低劑量電腦斷層讓小結節無所遁形 0.8公分以下先追蹤觀察
最後,做低劑量電腦斷層(LDCT)檢查的民眾日益增多,很多檢查時發現肺部有毛玻璃狀結節後,很害怕是肺癌。許瀚水解釋,毛玻璃狀結節不一定是肺癌,即使是肺癌也是相對早期的肺癌,因此莫驚慌。
從國健署的統計發現,有結節的病人大約只有1-2%是肺癌,他建議,肺部結節至少大約0.8至1公分左右可以考慮開刀,但太小的結節一般建議先追蹤觀察,若追蹤過程中沒有變化,可以持續觀察,若結節變大,或出現變化,經醫師評估懷疑有肺癌的可能性,再考慮開刀,不需要過度治療。
原文經癌症希望基金會同意後轉載,原文請點此
繼續閱讀:
1. 胸部X光不夠用! 最新肺癌篩檢「低劑量電腦斷層(LDCT)」安全嗎?輻射量安啦
2. 肺癌免疫治療新藥搭化療 研究證實延長小細胞肺癌患者存活



